A défaut de guérir, peut-on soulager davantage certains patients atteints de la maladie de Parkinson et les faire gagner en autonomie ? C’est le défi que se sont lancé les professeurs Caroline Moreau et David Devos, respectivement neurologue et neurologue pharmacologue au CHU-université de Lille-Inserm. Leur traitement inédit, qui administre directement de l’A-dopamine (dopamine en milieu sans oxygène) dans une zone précise du cerveau, la poche de liquide céphalo-rachidien proche du striatum, a déjà été testé sur douze patients à Lille – avec jusqu’à trois ans de recul pour le plus ancien – et a fait l’objet de plusieurs publications et communications scientifiques.
Finalistes du Prix de l’inventeur 2024 de l’Office européen des brevets qui sera remis mardi 9 juillet, également cofondateurs de la start-up InBrain Pharma, ces scientifiques cherchent désormais à financer l’essai clinique de phase 3 « afin d’obtenir une autorisation de mise sur le marché en Europe et aux Etats-Unis idéalement pour 2030 », expliquent-ils.
Cette approche thérapeutique se veut complémentaire de ce qui existe actuellement. La maladie de Parkinson – caractérisée par une lenteur dans l’exécution des mouvements, une rigidité musculaire et des tremblements au repos – est due à un déficit en dopamine dans certaines parties du cerveau. Cette découverte du médecin suédois Arvid Carlsson (Prix Nobel en 2000) a permis la mise au point d’un traitement oral efficace, la L-dopa.
« Cependant, des milliers de patients à un stade avancé de la maladie sont en échec de ce traitement et se retrouvent, plusieurs heures par jour, à ne rien pouvoir faire, explique David Devos. Ils sont soit en sous-dosage, ce qui entraîne blocage, douleur et anxiété, soit en surdosage, ce qui déclenche des mouvements involontaires sévères et de l’excitation. C’est principalement à eux que s’adresse ce traitement. » Les résultats des essais cliniques de phase 1 et 2, présentés en juillet 2023 au 6e World Parkinson Congress de Barcelone et en attente de publication, « montrent que cette approche réduit de manière majeure ces épisodes extrêmes ».
« Une nette amélioration de mon quotidien »
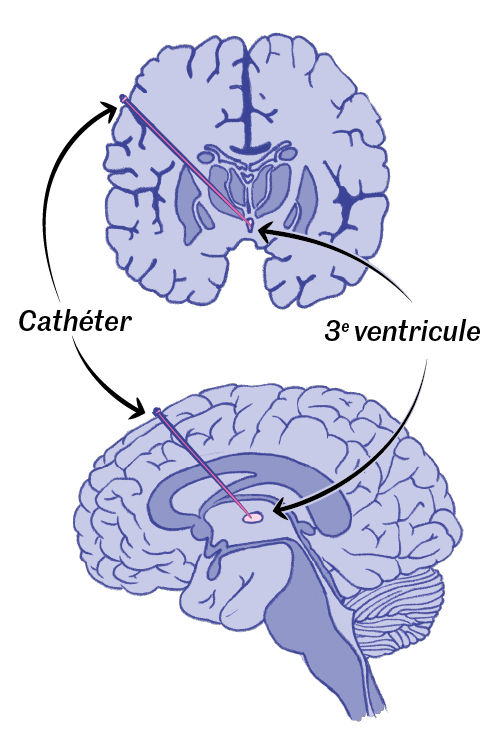
C’est par exemple le cas pour Christine, 67 ans, qui habite la région lilloise. Atteinte de la maladie de Parkinson diagnostiquée il y a une dizaine d’années, puis d’un cancer du sein désormais en rémission, elle fait partie des douze patients à avoir pu bénéficier du dispositif. « Je savais qu’il y avait des risques, car c’était un essai, mais j’ai d’emblée été partante », raconte cette patiente dont le père, atteint de la même maladie, a été soigné par le professeur Devos. « Je prends toujours mon traitement oral, mais dès l’installation du système, j’ai ressenti une nette amélioration de mon quotidien. Je peux éplucher des légumes, me retourner la nuit dans le lit sans être bloquée, raconte-t-elle. Mon traitement est ajusté avec le neurologue et c’est un infirmier, chaque semaine, qui vient à domicile pour me faire une petite piqûre de dopamine au niveau du ventre. » Christine, ensuite, ne s’occupe de rien. La pompe (avec sa poche de 20 millilitres de A-dopamine attenante) envoie directement par l’intermédiaire d’un cathéter interne le produit dans la zone du cerveau ad hoc.
Il vous reste 38.39% de cet article à lire. La suite est réservée aux abonnés.